肺がん
こちらのページは、2013年に作成、2019年7月に再構成したものです。
はじめに

このページを開いた方々の多くは、今まで聞いたことはあるけれど、詳しくは知らなかった、「原発性肺がん」という病気と、現在、真正面から向き合わざるを得ない状況に置かれていらっしゃるであろうと思います。初めてこの病気であることを告げられ、
「一体何から手を付けていいのだろう」
「一体誰に相談すればいいのだろう」
と悩まれている方々も、大勢いらっしゃると思います。
原発性肺がんを乗り越えるためには、まず肺がんに対する「正確な知識」を手に入れることが、最も大切なことです。
肺がんに対する「正確な知識」は、あなたの「一番の味方」になります。
このホームページが、一人でも多くの方々に、肺がんの「正確な知識」をお届けできる、一つのきっかけになれば幸いです。
「一体何から手を付けていいのだろう」
「一体誰に相談すればいいのだろう」
と悩まれている方々も、大勢いらっしゃると思います。
原発性肺がんを乗り越えるためには、まず肺がんに対する「正確な知識」を手に入れることが、最も大切なことです。
肺がんに対する「正確な知識」は、あなたの「一番の味方」になります。
このホームページが、一人でも多くの方々に、肺がんの「正確な知識」をお届けできる、一つのきっかけになれば幸いです。
原発性肺がんとは
肺にできるがん(悪性腫瘍)のうち、肺および気管支の細胞から発生するがんを、「原発性肺がん」といいます。これとは対照的に、大腸がんなどの体の他の部位から肺に「飛び火」してできたがんを、「転移性肺がん」といいます。これら二つは、「肺にできるがん」という点では同じですが、治療方針が異なりますので、きちんと区別して対処する必要があります。
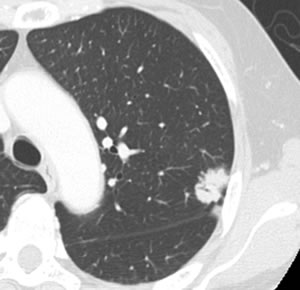
原発性肺がんの代表例
腫瘍辺縁は不整であり、辺縁に一部淡いすりガラス陰影を伴っています。また、内部に気管支透遼像を認めます。原発性肺がん(腺がん)の画像所見です。
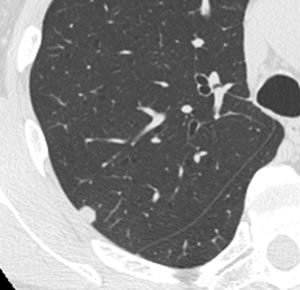
転移性肺がんの代表例
腫瘍辺縁は非常に整であり、周囲血管の引き込み像を認めません。転移性肺がんの画像所見です。大腸がん手術の既往があり、大腸がんの肺転移と診断しました。
そもそも「がん」とは何か?
「がん」とは「悪性腫瘍」のことです。
特に日本語では、ひらがなで「がん」という場合、肉腫や血液疾患も含めた広い意味での悪性腫瘍を指すことが多く、漢字で「がん」という場合、胃がんや肺がんのような上皮系の悪性腫瘍を指すことが多いです。
特に日本語では、ひらがなで「がん」という場合、肉腫や血液疾患も含めた広い意味での悪性腫瘍を指すことが多く、漢字で「がん」という場合、胃がんや肺がんのような上皮系の悪性腫瘍を指すことが多いです。
良性腫瘍と悪性腫瘍の違い
一言でいえば、「悪性腫瘍」は「浸潤」や「転移」を起こし、命を脅かす点で、「良性腫瘍」と大きく異なります。「浸潤」とは、となりの臓器に染み込んで行って、そこの組織を破壊する現象を指します。また、「転移」とは、異なる臓器に飛んで行って、そこで増殖する現象を指します。
ステージングについて
原発性肺がんの治療をきちんと行うためには、ステージングを正確に行う必要があります。現在、原発性肺がんは、各組織型・各ステージによって、最適な治療が細かく分かれています。肺がんのステージングとは、肺がんの「進み具合」を知ることです。肺がんの「進み具合」は、おおまかに肺がんの「大きさ」、「浸潤」、「転移」の具合によって決まります。正確なステージングは、「肺がん取扱い規約第7版(日本肺がん学会編)」によって細かく決められていますが、大まかななところでは下記の様になります。
ステージングには、手術前の段階のもの(臨床病期)、手術所見を基にしたもの(手術病期)、最終的な病理学的検査を基にしたもの(病理病期)の3種類があります。一般的に手術を行わない場合では、臨床病期が治療の基盤となる事が多いですが、縦隔リンパ節や胸膜結節の生検の結果、手術を行わないと決める事もあります。他方、手術を行う場合では、病理病期を基盤として、術後の治療を考えていくことになります。
- Ⅰ期 転移がない。かつ、腫瘍が小さい(IA期≦3cm、IB期3cm<かつ≦5cm)。
- Ⅱ期 肺門部のリンパ節(がんから近いリンパ節)に転移がある。または、腫瘍が大きい(5cm<)。
- Ⅲ期 縦隔のリンパ節(気管の周りのリンパ節。がんからやや遠い)に転移がある。または、肺の周りの臓器に浸潤がある。
- Ⅳ期 遠隔転移(肺以外への臓器への転移)がある。/リスト要素》
ステージングには、手術前の段階のもの(臨床病期)、手術所見を基にしたもの(手術病期)、最終的な病理学的検査を基にしたもの(病理病期)の3種類があります。一般的に手術を行わない場合では、臨床病期が治療の基盤となる事が多いですが、縦隔リンパ節や胸膜結節の生検の結果、手術を行わないと決める事もあります。他方、手術を行う場合では、病理病期を基盤として、術後の治療を考えていくことになります。
手術適応について
原発性肺がんの手術適応に関する一般的な考え方は、「肺がん診療ガイドライン(日本肺がん学会編)」に細かく記されていますので、ここでは大まかな考え方を示します。
病理病期と一般的な術後の5年生存率に関して、下記に記します。術後の生存率を考えた場合、積極的に手術がお勧めできるのは、Ⅰ期とⅡ期、およびⅢ期の一部の患者さんという事になります。また、手術で肺を切除するに当たっては、ある程度呼吸機能や心機能が保たれており、糖尿病や高血圧などの持病が落ち着いていることが必要となります。これらを踏まえた上で、最終的に手術を行うかどうかに関しては、個々の状況に応じて異なりますので、主治医とよく相談して決定することが、大事なポイントとなります。
病理病期と一般的な術後の5年生存率に関して、下記に記します。術後の生存率を考えた場合、積極的に手術がお勧めできるのは、Ⅰ期とⅡ期、およびⅢ期の一部の患者さんという事になります。また、手術で肺を切除するに当たっては、ある程度呼吸機能や心機能が保たれており、糖尿病や高血圧などの持病が落ち着いていることが必要となります。これらを踏まえた上で、最終的に手術を行うかどうかに関しては、個々の状況に応じて異なりますので、主治医とよく相談して決定することが、大事なポイントとなります。
早いステージほどがんが治る確率が高い
病理病期 一般的な術後の5年生存率※
ⅠA期 85.9%
ⅠB期 69.3%
ⅡA期 60.9%
ⅡB期 51.1%
ⅢA期 41.0%
ⅢB期 36.7%
Ⅳ期 27.8%
ⅠA期 85.9%
ⅠB期 69.3%
ⅡA期 60.9%
ⅡB期 51.1%
ⅢA期 41.0%
ⅢB期 36.7%
Ⅳ期 27.8%
上記の結果からも、「がんが小さい状態」(→より早いステージ)で手術をする方が、「がんが治る確率」がより高いことがわかります。
組織型について
ステージングの項でも述べましたが、現在、原発性肺がんは、各組織型・各ステージによって、最適な治療が細かく分かれています。このため、各組織型について正確な知識を持つことは、非常に大事なことです。
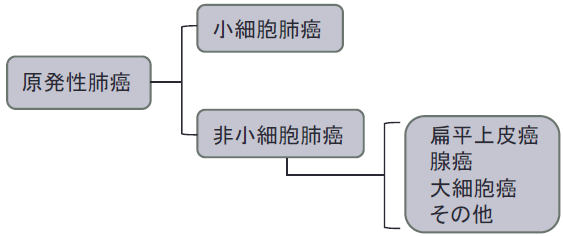
原発性肺がんの組織型は、大きく小細胞肺がんと、非小細胞肺がんに分かれます。このうち非小細胞肺がんは、さらに扁平上皮がん、腺がんなどの各組織型に分かれます。
原発性肺がんの組織型は、大きく小細胞肺がんと、非小細胞肺がんに分かれます。このうち非小細胞肺がんは、さらに扁平上皮がん、腺がんなどの各組織型に分かれます。
小細胞肺がん
原発性肺がんの約20%を占めます。喫煙と深く関連しているタイプです。放射線・抗がん剤治療に高い感受性を持ちます。Ⅰ期は手術+抗がん剤治療が適応となりますが、Ⅱ期以上は、限局型、進展型に分類し、限局型は放射線治療+抗がん剤治療、進展型は抗がん剤治療が基本となります。
非小細胞肺がん
原発性肺がんの約80%を占めます。Ⅰ、Ⅱ期、およびⅢ期の一部で、手術治療が適応となります。病理病期ⅠB期以上では、術後に再発予防の抗がん剤治療が推奨されます。手術適応とならないⅢ期では、放射線治療+抗がん剤治療、Ⅳ期では抗がん剤治療が基本となります。
非小細胞肺がんの代表的な組織型としては、扁平上皮がんと腺がんがあります。
非小細胞肺がんの代表的な組織型としては、扁平上皮がんと腺がんがあります。
扁平上皮がん
原発性肺がんの約20%を占めます。喫煙と深く関連しているタイプです。中枢型(→胸の中央付近にできるタイプ)が多く、喀痰細胞診が発見のきっかけになることがあります。
腺がん
原発性肺がんの約50%を占め、近年増加傾向です。非喫煙者にも生じ、女性にも多く発生します。ほとんどが末梢型(→肺の端にできるタイプ)であり、「淡く小さいすりガラス陰影」から始まり、徐々に濃く、徐々増大しながら、進行がんになるタイプが多いことが分かっています。
淡いすりガラス陰影を主体とした陰影
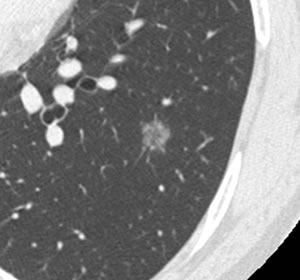
早期の腺がんの画像所見です。非常に淡い陰影のため、レントゲンで見ることはできません。この段階で手術を行うことができれば、術後に再発はほとんどありません。
原発性肺がんの治療方法
検査
術前に気管支鏡検査(空気の通り道である気管にカメラを挿入する検査)などで肺がんの診断がついている場合は、胸部Ⅹ線検査、血液検査、胸部CT検査などの全身の検査を施行します。また近年ではFDG-PET検査なども追加で施行し、より正確な病期診断(肺がんの進行度)を行います。また、腫瘍が発生した場所によっては気管支鏡検査が困難な場合があったり、また、気管支鏡検査を施行しても診断がつかない可能性もあります。その場合も、診断と治療を兼ねた手術を検討します。
原発性肺がんの治療は、大きく手術治療、放射線治療、抗がん剤治療、特殊な治療、緩和医療に分けられます。
原発性肺がんの治療は、大きく手術治療、放射線治療、抗がん剤治療、特殊な治療、緩和医療に分けられます。
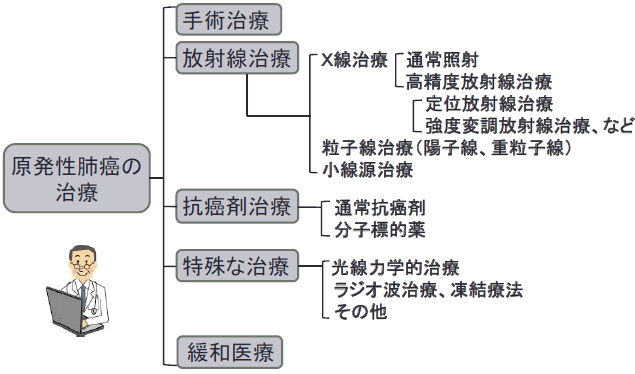
手術治療は、大きく標準手術、縮小手術、拡大手術に分けられます。

原発性肺がんに対する「標準手術」は、肺葉切除+リンパ節郭清ですが、個々の病状に応じて、切除範囲を狭める「縮小手術」や、切除範囲を広げる「拡大手術」も適時行われます。
切除範囲を狭める「縮小手術」は、早期の腺がんなどに対して積極的に切除範囲を狭める「積極的縮小手術」と、体力や心肺機能、持病などの理由で、標準手術(肺葉切除+リンパ節郭清)ができない場合に行う「消極的縮小手術」の2通りがあり、病状に応じて適時「標準手術」との使い分けが必要です。
切除範囲を狭める「縮小手術」は、早期の腺がんなどに対して積極的に切除範囲を狭める「積極的縮小手術」と、体力や心肺機能、持病などの理由で、標準手術(肺葉切除+リンパ節郭清)ができない場合に行う「消極的縮小手術」の2通りがあり、病状に応じて適時「標準手術」との使い分けが必要です。
鏡視下手術の実施
当科では肺がんに対する手術を施行する場合、適応を満たせば完全鏡視下手術を取り入れ、身体にやさしい手術を提供しています。胸腔鏡手術とは3~6cmの傷を1か所、1~2㎝の傷を2~3か所あけ、カメラを胸の中に挿入し、胸の中の様子をテレビ画面に映し出して、外科医がその画面をみながら手術を施行する手術です。回復が早く、入院期間の短縮と社会復帰の早期実現につながり、なお肺がんの根治性が損なわれる場合や、胸腔鏡手術が困難な症例では、創部を大きく開け、外科医が実際に胸の中に手を入れて行う開胸手術を選択する場合もあります。
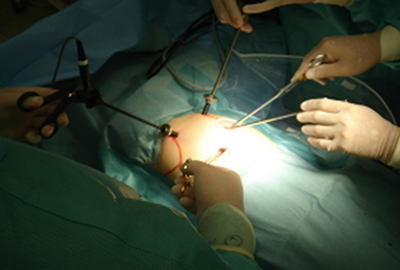
胸腔鏡手術風景(手術内容により傷の大きさ、位置は異なります)
治療で大切なこと
原発性肺がんは、たとえ早期発見であろうと、心を不安にさせ、精神的にも、とてもつらい病気です。その様な時に、正確な知識や技術はもちろん、「心を通わせることのできる」医療者の存在というのは、肺がん治療において、とても大事な要素です。当院では、その様な「心の通い合える治療関係」を目指しています。
当院の呼吸器内科
当院の呼吸器内科では、日本呼吸器学会呼吸器専門医・指導医・代議員、日本がん治療認定医機構がん治療認定医である宮沢直幹医師を中心に、肺がんの多施設共同研究や最新の治療法をいち早く取り入れた化学療法などを行っています。実績、医師からメッセージなどは、呼吸器内科ページをご覧ください。
呼吸器内科ページはこちらをクリック
呼吸器内科ページはこちらをクリック





